Përcaktimi i faktorit Rh të gjakut

Personat me grupe të ndryshme të gjakut, në sipërfaqe të eritrociteve (qelizave të kuqe të gjakut) përmbajnë proteina (antigjene) të cilat janë specifike për grupin e tyre të gjakut. Poliklinika “Galaxy”+377 44 502 415www.poliklinika-galaxy.com
Grupi A i gjakut ka njërin lloj të proteinave, grupi B tjetrin, grupi AB të dy llojet, ndërsa grupi O asnjërin. Krahas këtyre proteinave, në bazë të të cilave përcaktohet se cilit grup të gjakut i takojmë, ekziston edhe një lloj tjetër proteine, që gjendet në qelizat e pjesës më të madhe të popullatës, ndërsa te të tjerët nuk ekziston.
Kjo proteinë quhet “Rhezus factor”. Ata të cilët në qelizat e tyre e përmbajnë këtë faktor janë Rh-pozitivë, ndërsa ata të cilët nuk e kanë janë Rh-negativë.
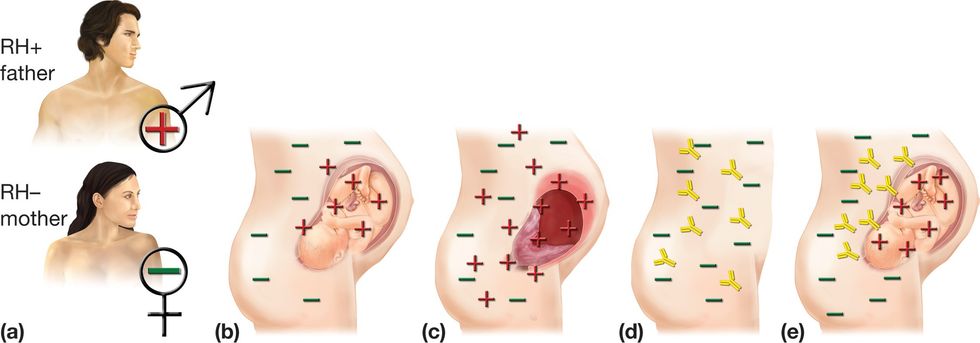
Shumica e njerëzve, në fakt afër 85% e popullatës janë Rh-pozitivë. Nëse femra është Rh-negative, ndërsa mashkulli Rh-pozitiv dhe ata dy fillojnë fëmijë, ekziston rrezik potencial për inkompatibilitet. Çfarë ndodh në të vërtetë?
Mund të ndodhë që fëmija i cili zhvillohet në barkun e nënës Rh-negative të trashëgojë grupin e gjakut Rh-pozitiv nga babai (dhe kjo ndodh në 50% të këtyre rasteve). Atëherë vijnë problemet, por jo në shtatzëninë e parë, sepse gjatë saj gjaku i fetusit nuk kalon në qarkullimin e gjakut të nënës.
Megjithatë, gjatë lindjes, gjaku i foshnjës depërton në qarkullimin e gjakut të nënës me ç’rast organizmi i saj fillon të prodhojë antitrupa (molekula proteine të cilat më vonë i shkatërrojnë antitrupat “e huaj” në organizëm).
Antitrupat Rh janë të padëmshëm derisa e njëjta femër mbetet sërish shtatzënë. Atëherë antitrupat do të nisen në ‘luftë’ kundër eritrociteve të fetusit sepse i konsiderojnë ato si trupa të huaj.
Antitrupat shumë shpejtë kalojnë nëpër placentë dhe arrijnë në qarkullimin e gjakut të foshnjës së palindur dhe shkaktojnë shkatërrim masovik të eritrociteve, që mund të sjellë deri te anemia e rëndë, ndërsa në rastet më të rënda mund të vdesë foshnja në mitër. Po ashtu mund ta shkaktojnë edhe gjendjen e quajtur sëmundje hemolitike ose sëmundja Rh.
Si mund të parandalohet sëmundja Rh?
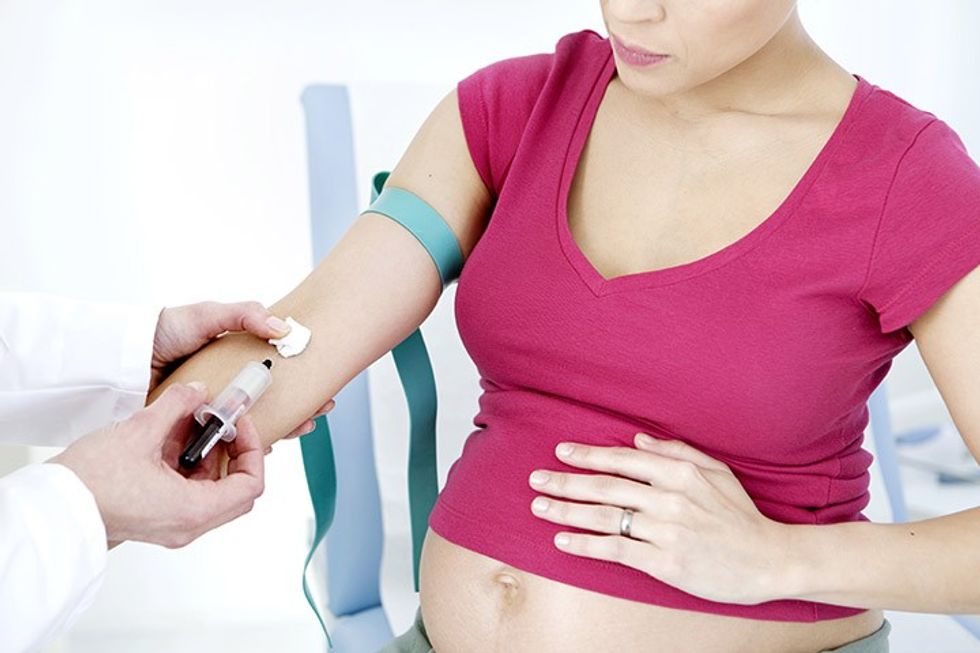
Sot, femrave, te të cilat ekziston mundësia e zhvillimit të antitrupave në shtatzëni, iu jepet një ose dy doza imunoglobulinë Rh. E para jepet gjatë javës së 28 të shtatzënisë, ndërsa e dyta në 36 orët e para pas lindjes së fëmijës (më së largu në 72 orët e para). Dhënia e imunoglobulinës Rh pengon formimin e antitrupave Rh.
Imunoglobulina Rh, po ashtu mund të jepet edhe pas abortit, amniocentezës ose gjakderdhjeve gjatë shtatzënisë. Ky injeksion pengon formimin e çfarëdo antitrupash potencialë, të cilët mund t’u shkaktojnë dëm foshnjave të ardhshme.
Nëse me anë të analizave tregohet se femra që në shtatzëninë e parë ka të zhvilluar antitrupat Rh në qarkullimin e gjakut (që mund të jetë si pasojë e kalimit të gjakut të fetusit nëpër placentë dhe në qarkullimin e gjakut të nënës), ekziston dyshimi i ekzistimit të sëmundjes hemolitike të fetusit ose sëmundjes Rh. Në këtë rast mund të bëhet amniocenteza për t’u llogaritur niveli i bilirubinës në lëngun amniotik.
Sipas nevojës vlerësohet edhe niveli hemoglobinës dhe ekzistimi i anemisë së fetusit, ndërsa gjatë gjithë shtatzënisë do të përcillet mirë numri i antitrupave.
Rrallëherë (nëse inkompatibiliteti është shumë serioz dhe shëndeti i fëmijës është i rrezikuar) preferohet transfuzioni i gjakut të fëmijës derisa është në barkun e nënës ose menjëherë pas lindjes.
Qëllimi i këtij transfuzioni është zëvendësimi i gjaku të fëmijës me ç’rast arrihet stabilizimi i nivelit të qelizave të kuqe të gjakut dhe rregullohet edhe dëmi eventual i shkaktuar nga qarkullimi i antitrupave Rh në qarkullimin e gjakut të foshnjës.
Megjithatë, falë efikasitetit të imunoglobulinës Rh, ky lloj transfuzioni bëhet te më pak se 1% e rasteve. /Telegrafi/